Insônia, estresse e ansiedade: como a Terapia Cognitivo-Comportamental para Insônia (CBT-I) pode ajudar
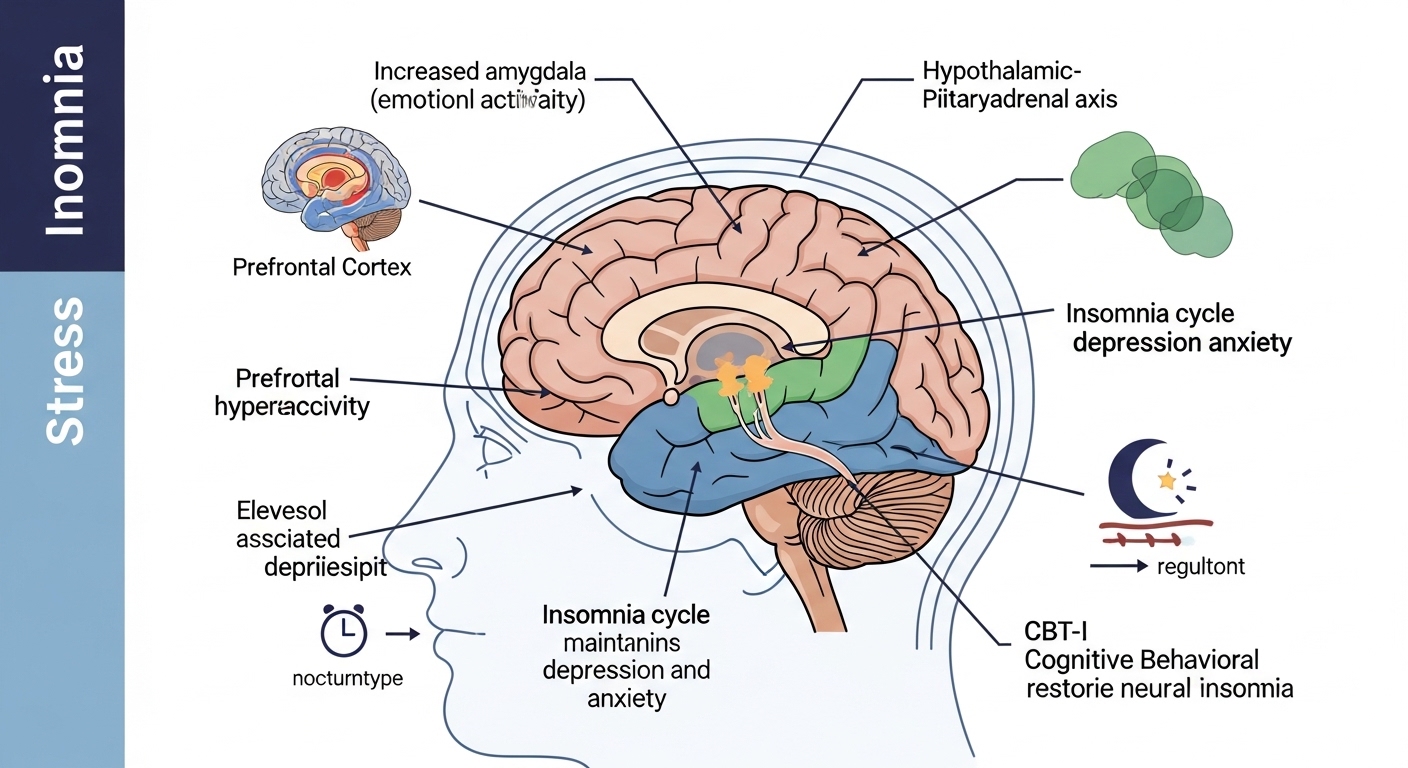
A insônia não é apenas “dificuldade para dormir”. Ela pode se tornar um fator ativo na manutenção do estresse crônico, da ansiedade e até da depressão. Para entender melhor os mecanismos envolvidos, veja também insônia: como melhorar o sono naturalmente.
Estudos mostram que a insônia aumenta a reatividade emocional, o sono fragmentado intensifica pensamentos negativos e a privação de sono altera a regulação do humor. Pessoas com insônia têm maior risco de desenvolver transtornos de ansiedade e depressão. Estratégias práticas também podem ser encontradas em como ter um sono reparador naturalmente e em como dormir profundamente: o que a ciência mostra.
O problema é que muitos tratamentos convencionais para ansiedade e depressão não tratam diretamente a insônia — e o sono ruim frequentemente permanece mesmo após melhora parcial dos sintomas emocionais. Esse “resíduo de insônia” pode favorecer recaídas. Por isso, entender abordagens naturais e baseadas em evidências é fundamental, como discutimos em como melhorar da ansiedade naturalmente e em depressão: sintomas, causas e como melhorar naturalmente.
Em alguns casos, recursos complementares como a melatonina e o que a ciência mostra sobre seu uso podem fazer parte da estratégia — sempre com orientação adequada.
O que é CBT-I?
A Terapia Cognitivo-Comportamental para Insônia (CBT-I) é um tratamento estruturado e baseado em evidências que atua sobre crenças disfuncionais sobre o sono, ansiedade antecipatória ao deitar, padrões comportamentais inadequados, desregulação do ritmo circadiano e associação negativa entre cama e frustração.
Ela não envolve medicamentos e geralmente inclui:
- Restrição de tempo na cama
- Controle de estímulos
- Reestruturação cognitiva
- Higiene do sono baseada em evidências
- Técnicas de relaxamento
Esses princípios também são aprofundados no artigo insônia: como melhorar o sono naturalmente.
O que diz a ciência recente?
Uma revisão publicada no Current Psychiatry Reports (PMID: 35061137) analisou ensaios clínicos randomizados avaliando a eficácia da CBT-I em pessoas com insônia associada a Transtorno Depressivo Maior (MDD), Transtorno de Ansiedade Generalizada (GAD) e Transtorno de Estresse Pós-Traumático (PTSD).
- A CBT-I é superior ao tratamento tradicional para melhorar a insônia.
- Tratar a insônia pode melhorar desfechos globais emocionais.
- Os resultados são mistos quanto à melhora direta de depressão e ansiedade.
- Gravidade dos sintomas e perfil circadiano influenciam os resultados.
Em resumo: tratar o sono pode ser uma peça-chave no tratamento emocional.
Por que tratar a insônia pode reduzir estresse e ansiedade?
O sono regula o eixo hipotálamo-hipófise-adrenal (cortisol), a atividade da amígdala, a consolidação da memória emocional e a capacidade de regulação cognitiva.
Quando a insônia é tratada, reduz-se a hipervigilância noturna, diminui-se a ativação fisiológica crônica, melhora-se a tolerância ao estresse e reduz-se a ruminação mental.
Ou seja, o sono deixa de ser combustível para o ciclo de ansiedade.
Quem pode se beneficiar mais?
Pessoas com preferência circadiana noturna (cronotipo vespertino) e maior gravidade de sintomas de ansiedade ou depressão podem apresentar respostas diferentes ao tratamento. Indivíduos que costumam dormir e acordar mais tarde tendem a ter maior desregulação do ritmo biológico, o que pode influenciar tanto a qualidade do sono quanto a estabilidade emocional.
Estudos indicam que a insônia crônica pode manter a hiperativação do sistema de estresse, aumentando níveis de cortisol e favorecendo pensamentos repetitivos. Nesses casos, tratar o sono pode reduzir a base fisiológica que sustenta o ciclo de ansiedade.
Por exemplo, uma pessoa com Transtorno de Ansiedade Generalizada (TAG) que apresenta dificuldade persistente para iniciar o sono pode experimentar melhora significativa na ruminação mental após intervenções estruturadas da CBT-I. Ao reduzir o tempo acordado na cama e reorganizar o padrão de sono, ocorre diminuição progressiva da hipervigilância noturna.
Em muitos casos, a Terapia Cognitivo-Comportamental para Insônia funciona melhor quando combinada com psicoterapia estruturada ou acompanhamento psiquiátrico, especialmente em quadros moderados a graves.
CBT-I substitui tratamento para ansiedade ou depressão?
Não. A CBT-I é considerada tratamento de primeira linha para insônia crônica, mas não substitui acompanhamento profissional quando há transtornos psiquiátricos diagnosticados, como depressão maior, ansiedade generalizada ou transtorno de estresse pós-traumático (TEPT).
Ela pode atuar como tratamento primário para o sono, reduzir risco de recaída emocional e melhorar qualidade de vida, mas os resultados sobre melhora direta dos sintomas depressivos e ansiosos podem variar conforme a gravidade do quadro.
Em termos práticos, tratar apenas a ansiedade sem abordar a insônia pode deixar um fator de risco ativo. Já quando o sono é tratado adequadamente, há maior chance de estabilização emocional e melhor resposta ao tratamento psicológico.
Portanto, a estratégia mais eficaz costuma ser uma abordagem integrada: cuidar do sono e da saúde emocional simultaneamente.
🌿 Estratégias naturais inspiradas na CBT-I
- Manter horário regular de sono
- Evitar permanecer acordado na cama por longos períodos
- Criar ritual de desaceleração noturna
- Reduzir exposição à luz intensa à noite
- Evitar cochilos longos durante o dia
- Expor-se à luz natural pela manhã
Essas práticas ajudam a regular o ritmo biológico e reduzir hiperativação noturna.
Base científica
MIRCHANDANEY R, BARETE R, ASARNOW LD. Moderators of Cognitive Behavioral Treatment for Insomnia on Depression and Anxiety Outcomes. Current Psychiatry Reports. 2022. Disponível em PubMed (PMID: 35061137).
Revisão e responsabilidade editorial
Conteúdo desenvolvido com base em literatura científica atualizada sobre sono, neurociência do estresse e intervenções comportamentais. Consulte nossa Política Editorial para entender nossos critérios de produção.
Conclusão
A Terapia Cognitivo-Comportamental para Insônia (CBT-I) melhora significativamente a insônia e pode impactar positivamente sintomas de estresse, ansiedade e depressão.
Dormir melhor não é luxo — é intervenção terapêutica baseada em ciência.
Perguntas Frequentes
Tratar a insônia pode ajudar na ansiedade?
Sim. Melhorar o sono pode reduzir a reatividade emocional e contribuir para melhor regulação do estresse.
CBT-I substitui tratamento para depressão?
Não necessariamente. Ela pode complementar o tratamento, mas não substitui acompanhamento profissional.
Insônia pode causar depressão?
A insônia é considerada um fator de risco importante para o desenvolvimento e manutenção da depressão. Estudos indicam que dificuldades persistentes para dormir podem anteceder episódios depressivos e aumentar risco de recaídas.
Quem tem ansiedade deve tratar primeiro o sono?
Em muitos casos, sim. A insônia pode manter a hiperativação fisiológica associada à ansiedade. Tratar o sono pode reduzir a intensidade dos sintomas e melhorar a resposta ao tratamento psicológico.
CBT-I funciona mesmo sem medicamentos?
Sim. A Terapia Cognitivo-Comportamental para Insônia é considerada tratamento de primeira linha para insônia crônica e atua diretamente nos padrões cognitivos e comportamentais que mantêm o problema.
Quanto tempo leva para a CBT-I apresentar resultados?
Geralmente os protocolos estruturados duram de 6 a 8 semanas. Muitos pacientes relatam melhora progressiva nas primeiras semanas, especialmente quando seguem as orientações de forma consistente.
Ativar Vida
Informações claras e confiáveis sobre dores musculares, articulares e bem-estar físico.
© 2026 Ativar Vida. Todos os direitos reservados.
